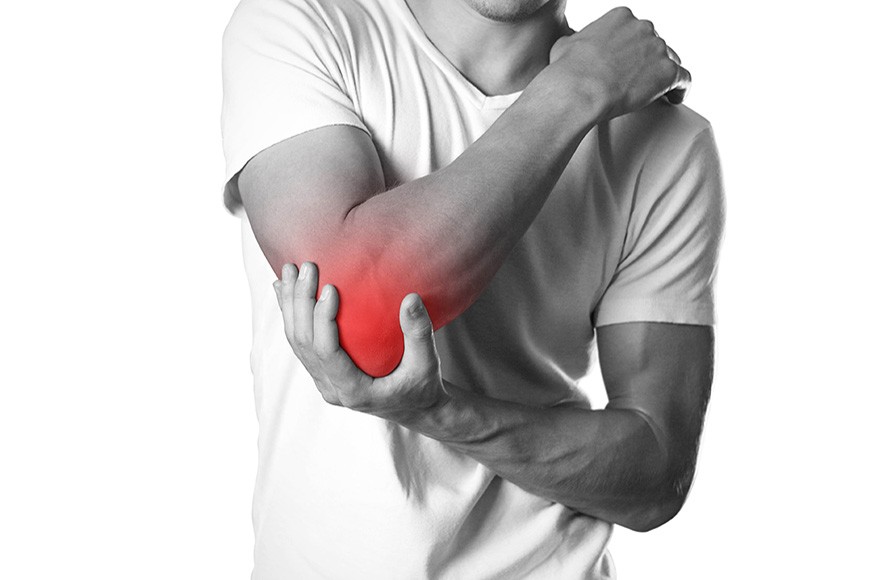
Una de las lesiones más comunes durante la estación estival es la epicondilitis o codo de tenista, pues es en verano cuando más personas realizan deportes de raqueta, en especial el padel.
Como aficionado a los deportes que tienen swing (golf, tenis, padel…) he de decir que siempre me ha llamado la atención la existencia de articulaciones más vulnerables a la lesión, donde sólo le damos importancia a la región del impacto mecánico sin prestar atención al gesto en espiral que interviene en el movimiento global del cuerpo, donde se produce una torsión pélvica y de tronco que garantizan la eficacia del golpe, porque se utiliza mejor la energía para el impacto.
En este artículo realizaremos un breve análisis de la importancia de la osteopatía y la interpretación de las cadenas musculares para tratar de una forma más eficaz la epicondilitis.
¿QUÉ ES LA EPICONDILITIS?
La epicondilitis o “codo de tenista” es una lesión inflamatoria que afecta al tendón de la musculatura epicondílea, provocando la inflamación de dicho tendón y de su inserción en el epicóndilo del húmero.
ELEMENTOS ÓSEOS DEL CODO


Un poco más de anatomía:
La musculatura del antebrazo se divide en dos compartimentos:
- Grupo anterior: Músculos que se sitúan en la parte anterior del antebrazo, que realizan los movimientos de flexión de muñeca y dedos y movimientos de pronación del antebrazo (giro interno de muñeca).
- Estos son los llamados músculos epitrocleares que se adhieren al húmero en la epitróclea.
- Grupo posterior: Son los músculos que se sitúan en la parte posterior del antebrazo, que realizan los movimientos de extensión de muñeca y de los dedos y movimientos de supinación del antebrazo (giro externo de muñeca).
- Estos son los llamados músculos epicondíleos que se adhieren al húmero a través de un tendón común en el epicóndilo.
- Son los responsables de la epicondilitis en el llamado “codo de la mano”. Lo diferenciamos del “codo del hombro” donde intervienen músculos que se descuelgan desde el húmero proximal que pueden formar parte de la cadena miofascial responsable del dolor epicondíleo.
Diferentes mecanismos de lesión:
- Entesitis (inflamación de la zona de unión de un tendón a un hueso) producida por microtraumatismos repetitivos (impacto de la bola en el drive y amortiguación en la volea de revés). Suele ser la causa más frecuente.
- Afectación de la articulación del codo por movimientos repetitivos de flexión-extensión y prono-supinación, que provocan alteraciones de los elementos de sostén y deslizamiento de la articulación; cápsula articular, cartílago articular, ligamentos etc… generando un cuadro congestivo e inflamatorio.
- Neuritis (inflamación del nervio) del radial por movimientos repetitivos o microtraumatismos (puede ser de origen muscular por atrapamiento de partes blandas).
- Alteración mecánica de las vértebras cervicales (5º,6º y 7º) que son los segmentos desde los que parte el nervio radial desde la porción dorsal del nervio braquial.
Signos y síntomas:
El principal síntoma es dolor localizado en el epicóndilo, que se irradia normalmente a todo el antebrazo, pudiendo llegar a la muñeca y a los dedos.
Suele tener un inicio insidioso y aumenta progresivamente con el ritmo de la actividad física y la exigencia de la musculatura del antebrazo.
Suele exacerbarse con la extensión activa de muñeca y con la flexión pasiva (importante).
Puede aparecer debilidad muscular al coger objetos y en actividades cotidianas escurrir una fregona, planchar, abrir un frasco cerrado, etc.
En la fase aguda aparece tumefacción o aumento de volumen en el tendón y en la musculatura, que se suele acompañar de parestesias, hormigueos dolorosos cuando hay compresión nerviosa por la tensión muscular y la inflamación.
Diagnóstico:
Se realiza a través de test funcionales u ortopédicos y pruebas palpatorias:
- Prueba de Thomson (signo de epicondilitis).
- Chair test (test de la silla).
- Prueba de bowden (esfigmomanómetro).
- Prueba de Mills, Cozen, etc…
Causas:
- Origen local: Movimientos repetitivos de muñeca y codo y sobreuso de la musculatura del antebrazo, que genera sobrecarga, trasladando las tensiones musculares al tendón y generando irritación e inflamación.
- Origen articular a distancia: Pueden coexistir conflictos biomecánicos en articulaciones vecinas (codo-muñeca, hombro-codo) que provoquen disfunciones en la articulación del codo, comprometiendo la biomecánica normal de esta articulación.
- Origen cervical: Disfunciones de las cervicales 5º, 6º y 7º pueden desencadenar una epicondilalgia o mantener una epicondilitis ya existente; hay que tener en cuenta que la inervación del miembro superior procede del plexo braquial (nervios que se originan a nivel cervical bajo).
- Origen miofascial: relación de las cadenas musculares cuando se produce una escalada de tensión entre los grupos musculares que intervienen en el gesto motriz del ejercicio.
- Origen visceral: El hígado y la vesícula biliar, así como el estómago pueden guardar relación con las lesiones tendinosas a este nivel. Para ello se debe establecer la relación neurológica de los segmentos D4-D7 con la víscera y la respuesta viscerosomática en el asentamiento del dorso plano y la relación miofascial de la cadena articular escápula-hombro-codo.
Factores de riesgo:
La epicondilitis no es una patología inflamatoria exclusiva de los deportes de raqueta o pala. Lo cierto es que en la clínica nos encontramos todo tipo de perfiles, desde personas que desempeñan trabajos físicos que implican movimientos repetitivos de muñeca, sobre todo giros (mecánicos, peluqueros, pintores, carniceros, pescaderos, agricultores, camareros…), personas que desempeñan trabajos con maquinaria que ejerce vibración hasta personas que se dedican a las labores del hogar (gestos como limpiar cristales, planchar, fregar, escurrir la fregona…).
Tratamiento:
En procesos agudos el tratamiento convencional está encaminado a modular la inflamación y disminuir el dolor.
El terapeuta realizará un examen exhaustivo para determinar el origen de la lesión, ya sea local o a distancia y, una vez identificado el problema se tratará desde su origen. Por ello un buen estudio osteopático ayuda a evaluar y tratar el componente biomecánico implícito en esta lesión, lo cuál muestra una alta efectividad en los resultados.
EPICONDILITIS – PADEL VS OSTEOPATÍA
Como profesional de la osteopatía y como aficionado al padel, desde mi experiencia sanitaria y docente de la biomecánica, me fascina observar los movimientos de los profesionales y jugadores de padel y cómo la ejecución de un golpe o un gesto en padel varía en función de la morfología del practicante.
Destacaría tres aspectos importantes:
- Grip o agarre de la pala (continental).
- Peso y cabeceo de la pala (responsable de muchas epicondilitis).
- Ejecución del gesto:
- Movimiento de espiral o enrollamiento del cuerpo (pelvis y tronco).
- Movimiento de espiral (torsión y destorsión) del miembro superior (complejo hombro-codo-mano).
Teniendo en cuenta estos tres aspectos podemos entender como el codo se convierte en la articulación diana sobre la cuál recae el peso de la patología.
1.- Posición y agarre (continental), cadena miofascial.
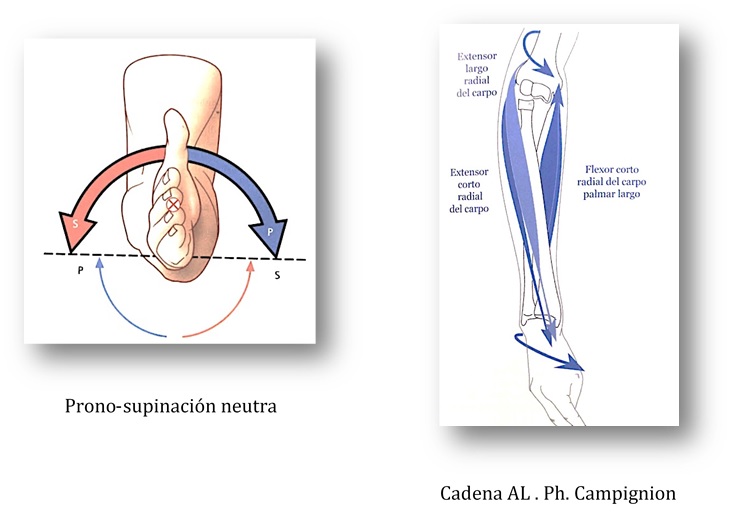

2.- Peso y cabeceo de la pala.
Responsable de muchas epicondilitis.
Los músculos radiales (extensores) y los palmares (flexores), toman punto fijo en la mano cuando ésta agarra la pala, y los radiales sufren una tensión excéntrica en la porción tendinosa del codo (epicóndilo) en un intento de mantener la pala estable cuando hay un exceso de peso y cabeceo que hace quebrar la muñeca.
Desde una perspectiva global en la prevención y/o tratamiento de la epicondilitis, los profesionales deberían hacerse la siguiente reflexión:
Si para jugar al golf se realiza un estudio de swing donde cada persona es diferente de las demás, donde se da importancia a la empuñadura o grip, al stand, al palo (medida y elasticidad), al movimiento (responsable de la fuerza centrífuga) que genera más energía con el mínimo esfuerzo, factores que mejoran el rendimiento deportivo y que previene posteriores lesiones. En el padel, tanto los usuarios como los profesionales que imparten clases deberían realizar un análisis de la pala para encontrar el peso, el grip, cabeceo y postura en estática y dinámica del practicante de padel. Aunque para ello, las casas deportivas deberían de dotar de material suficiente para realizar estos test. Mejoraría el rendimiento y prevendría muchas lesiones. Todo se andará.
3.- Gesto biomecánico.


Por poner un ejemplo, en la secuencia mecánica del cuadro se parte desde una posición de agarre y estabilidad sobre suelo donde la rotura de los ángulos de la cadera y de la rodilla permiten una buena postura estática en suspensión. Agarre continental, por supuesto. Comienza el movimiento con una torsión de tronco y pelvis donde el ilíaco derecho está en retroversión y el izquierdo en anteversión con una rotación derecha de tronco antes del impacto. El brazo ligeramente flexionado con prono-supinación neutra.
Impacto. La pelvis realiza el movimiento espiral que deshace la posición estática para acelerar la bola (torsión de tronco y extensión-supinación del miembro superior). El ilíaco derecho termina en anteversión y el izquierdo en retroversión, que sería el gesto natural durante el swing (golf). Se produce una torsión del tronco sobre la pelvis imprimiendo una rotación izquierda de los segmentos lumbares. Desde aquí la continuidad de la pierna conduciría a la posición de revés que sufriría el impacto de la volea o una posición de defensa rígida donde el practicante sufre en el codo la vibración del impacto. De ahí que el brazo mantenga una buena torsión con el antebrazo para que muñeca y codo sean estables.
Lesiones osteopáticas.
En este ejemplo, que es un patrón diestro, podemos encontrar posibles lesiones osteopáticas como consecuencia de un patrón repetitivo que atrapa el movimiento en una cadena muscular, produciendo una secuencia articular lesional:
- Ilíaco anterior derecho e ilíaco posterior izquierdo con torsión sacra izquierda.
- Lesión lumbar en posición neutra o dinámica de L3 o lesión lumbar en grupo en rotación izquierda.
- Lesión en extensión, prono-supinación, con cabeza radial posterior en el miembro superior.
- Lesión miofascial del complejo hombro-codo-mano. Teniendo en cuenta que los músculos radiales y palmares son de la cadena AL (cadena anterolateral), asociada a la mano útil, durante el movimiento global del brazo se produce una cadena ascendente por medio del músculo braquiradial hacia el deltoides anterior de AL y el deltoides medio de PL (cadena posterolateral). El primero hace reaccionar al ECOM de AL (esterno-cleido-occipito-mastoideo) y el segundo al músculo trapecio de PL, esquema miofascial ascendente con amortiguación de impacto en el codo y consecuencias mecánicas en el hombro y en el cuello.
- Este esquema de lesión produce un bloqueo cervical en C4, C5, C6 y C7 que perpetúa el esquema lesional por aumento del umbral de descarga cervical sobre los músculos que inerva.
Un tratamiento osteopático realizado a tiempo, no sólo soluciona el esquema mecánico de la lesión sino que previene además posteriores recidivas en la articulación.
Por lo tanto, no hemos de olvidar nunca un axioma fundamental en el estudio de las lesiones osteopáticas.
La víctima no es el culpable. El codo no es el culpable, sólo sufre las consecuencias.
En nuestros Estudios Superiores en Osteopatía, nos caracterizamos por tener en cuenta todos estos aspectos: ciencia y experiencia al servicio del ser humano.


Prof. Jesús de Miguel García.
Director de la Escuela Superior de Osteopatía del Grupo Thuban.